Salud Mental 2015;
ISSN: 0185-3325
DOI: 10.17711/SM.0185-3325.2015.024
Recibido: 7 de abril de 2014. Aceptado: 2 de septiembre de 2014.
¿La exposición crónica al alcohol induce neurodegeneración en el Sistema Nervioso Central de la rata?
Karla Hernández Fonseca 1 , Paula Martinell 1 , Cosette Reyes Guzmán 1 , Milagros Méndez 1
1 Departamento de Neuroquímica, Subdirección de Investigaciones Clínicas, Instituto Nacional de Psiquiatría Ramón de la Fuente Muñiz.
Correspondencia: Dra. Milagros Méndez. Departamento de Neuroquímica, Subdirección de Investigaciones Clínicas, Instituto Nacional de Psiquiatría Ramón de la Fuente Muñiz. Calz. México-Xochimilco 101, San Lorenzo Huipulco, Tlalpan, 14370 México DF. E-mail: ubach@imp.edu.mx
Abstract
Background. Chronic alcohol exposure is associated to neurotoxic and neurodegenerative mechanisms that lead to several cognitive and memory dysfunctions. Alcohol-induced damage depends on ethanol consumption patterns. Prolonged alcohol exposure induces damage in distinct brain regions (prefrontal, perirhinal, entorhinal and parahippocampal cortices, thalamus, hypothalamus, hippocampus and cerebellum) in both alcoholic patients and animal models of alcoholism. However, brain areas of the drug reinforcement and reward circuit have not been investigated.
Objective. To investigate if chronic alcohol exposure induces neurodegenerative damage in the rat brain, particularly in the mesocorticolimbic system and the amygdala.
Method. Male Wistar rats were exposed to ethanol (10% v/v) or water by oral consumption during 30 days. In another set of experiments, animals similarly treated with ethanol were withdrawn from the drug for 24 and 48 h. At the end of the treatments, animals were sacrificed, whole blood samples were obtained and the brains were removed. A fluorescence marker (Fluoro-Jade B) was used to assess neurodegenerative damage in the brain. Blood alcohol concentration was evaluated by spectrophotometry.
Results. We observed a low number of Fluoro-Jade B positive cells in different brain regions, including the piriform cortex, frontal cortex of association, caudate-putamen and dorsal thalamus. No differences were found between chronic alcohol or ethanol withdrawn groups versus control animals.
Discussion and conclusion. Our results suggest that chronic alcohol exposure does not induce neurodegeneration under the present experimental conditions. Alcohol blood concentrations attained during treatment may not be sufficient to induce cell death.
Key words: Alcohol, ethanol, chronic treatment, cell damage, neurodegeneration.
Resumen
Antecedentes. La exposición crónica al alcohol se asocia con procesos neurotóxicos y neurodegenerativos relacionados con disfunciones cognitivas y de memoria. El daño inducido por alcohol depende de los patrones de consumo de etanol. La exposición prolongada al alcohol induce daño en distintas regiones cerebrales (cortezas prefrontal, perirrinal, entorrinal y parahipocampal, tálamo, hipotálamo, hipocampo y cerebelo) en pacientes alcohólicos y modelos animales de alcoholismo. Sin embargo, no se han estudiado las regiones cerebrales asociadas con el circuito de reforzamiento y recompensa de drogas de abuso.
Objetivo. Investigar si la exposición crónica al alcohol induce daño neurodegenerativo en el cerebro de la rata, en particular en el sistema mesocorticolímbico y la amígdala.
Método. Ratas Wistar macho fueron expuestas a etanol (10% v/v) o agua por consumo oral durante 30 días y se les privó de la droga por 0, 24 y 48h. Los animales fueron sacrificados y se les extrajo la sangre troncal y el cerebro. Para evaluar el daño neurodegenerativo, se utilizó el marcador fluorescente Fluoro-Jade B. La concentración de alcohol en sangre se determinó por espectrofotometría.
Resultados. Se observó un escaso número de células positivas a Fluoro-Jade en las cortezas piriforme y frontal de asociación, el caudado-putamen y el tálamo dorsal. No se encontraron diferencias entre el tratamiento crónico o la privación de alcohol versus el grupo control.
Discusión y conclusión. La exposición crónica al alcohol no indujo neurodegeneración en las condiciones utilizadas en este estudio. Probablemente, las concentraciones de alcohol en sangre alcanzadas durante el tratamiento no fueron suficientes para inducir muerte celular.
Palabras clave: Alcohol, etanol, tratamiento crónico, daño celular, neurodegeneración.
Antecedentes
El uso y abuso del alcohol (etanol) es un factor de riesgo para la salud que puede desencadenar una dependencia a la droga. De acuerdo con la Organización Mundial de la Salud,1 el abuso y la dependencia al alcohol ocupa el tercer lugar de riesgo para la salud a nivel mundial. Se ha estimado que contribuye en 4% al riesgo global de muerte en el mundo, encontrándose apenas por debajo del tabaquismo. Los países donde el consumo de alcohol representa más del doble de riesgo que el promedio global son los latinoamericanos (incluyendo México) y los de la ex-Unión Soviética.2 En México, alrededor de 46.3% de la población de entre 12 y 65 años ingiere bebidas alcohólicas. Este porcentaje corresponde a una cantidad aproximada de 34 millones de mexicanos. De este total, alrededor de cuatro millones presentan patrones de abuso o dependencia al alcohol. De ellos, un millón y medio requiere atención en clínicas para desintoxicación y rehabilitación. En nuestro país, tres de cada diez personas reciben algún tipo de tratamiento, lo que representaría un costo de mil 200 millones de pesos anuales para el Estado mexicano.3
El patrón más frecuente de consumo de alcohol en México corresponde a cantidades muy elevadas en periodos cortos (consumo alto por ocasión). Lo anterior posiciona a México entre los países con mayor incidencia de padecimientos y trastornos asociados a la ingesta de alcohol. Se ha estimado que el abuso de alcohol por sí sólo representa 9% del total de las enfermedades en nuestro país.4
El consumo de alcohol representa un riesgo asociado con al menos 60 trastornos o complicaciones médicas, entre las que figura la cirrosis, seguida de problemas cardiovasculares, renales, diabetes, trastornos neuropsiquiátricos, neoplasias de boca, esófago e hígado, y homicidios o muertes por accidentes.2 Las variaciones en la proporción de muertes atribuibles al consumo del alcohol se deben a la cantidad absoluta de alcohol ingerido, así como a los patrones de consumo.
Dado que el consumo de alcohol se ha incrementado considerablemente en nuestro país en los últimos años, es importante conocer los efectos y mecanismos de acción de esta substancia en el organismo, particularmente en el cerebro.
La adicción al alcohol es un trastorno crónico que se caracteriza por la búsqueda y el uso compulsivos de la substancia, la pérdida de control en el consumo de la droga y el surgimiento de un estado emocional negativo cuando se impide el acceso a ésta (síndrome de abstinencia). El abuso y dependencia al alcohol es un síndrome que puede describirse como un proceso cíclico de tres etapas: intoxicación (uso de dosis elevadas de la droga en periodos breves, binge drinking), privación (estado afectivo negativo) y anticipación (compulsión por la droga), que lleva nuevamente a la intoxicación. Las tres etapas interaccionan entre sí, se vuelven cada vez más intensas y finalmente conducen al estado patológico conocido como adicción.5
En el cerebro de los mamíferos existe un sistema neuronal que regula los efectos de los estímulos naturales que permiten la supervivencia de las especies (alimento, agua y sexo). Este sistema, conocido como circuito de reforzamiento y recompensa, es afectado también por otro tipo de estímulos no naturales, como las drogas de abuso.6,7,8 Este circuito neuronal comprende al sistema dopaminérgico mesocorticolímbico (área tegmental ventral [ATV], núcleo accumbens [NAcc] y corteza prefrontal [CPF]) y al núcleo central de la amígdala.6,9 El etanol incrementa la frecuencia de disparo de las neuronas dopaminérgicas (DAérgicas) en el ATV, lo que resulta en una liberación potenciada de dopamina (DA) en el NAcc.10 Este evento es fundamental en los efectos reforzadores del alcohol y otras drogas de abuso. Además de la DA, el etanol afecta otros sistemas de neurotransmisores y neuromoduladores en el cerebro, incluyendo el ácido gama-aminobutírico (GABA), el glutamato, la serotonina y los péptidos opioides.6,9
Asimismo, el alcohol afecta varias funciones en el organismo, incluyendo la regulación de la temperatura, la coordinación motora y el comportamiento, el ciclo circádico y los patrones de sueño. Conductualmente, el alcohol surte efectos bifásicos que se han observado tanto en animales como en humanos. Dosis bajas de etanol inducen estimulación locomotora en animales, lo que equivale a una activación psicomotora y euforia en humanos. Dosis altas de etanol disminuyen la actividad locomotora e inducen sedación.11
El uso excesivo de alcohol puede ocasionar daños estructurales y funcionales en el cerebro, los cuales se han evidenciado en individuos alcohólicos mediante diversas técnicas, como resonancia magnética nuclear (RMN) y tomografía por emisión de positrones (TEP). En estos estudios se ha observado una reducción en el peso y el volumen del cerebro de pacientes alcohólicos, así como un incremento en el tamaño de los ventrículos y una reducción en el grosor de la corteza cerebral.12,13 Asimismo, se ha observado que las regiones cerebrales que sufren mayor daño en estos pacientes son la corteza cerebral (prefrontal, perirrinal, entorrinal y parahipocampal), el tálamo, el hipotálamo, el hipocampo y el cerebelo. La región cortical que parece afectar invariablemente el alcohol es la corteza frontal. El daño a estas estructuras se asocia con un amplio rango y variedad de disfunciones cognitivas y de memoria.
Las alteraciones en las funciones neurológicas que se observan comúnmente en los pacientes alcohólicos comprenden déficits en la resolución de problemas abstractos, el aprendizaje verbal y visual-espacial, la memoria y las habilidades motoras.14,15 Sin embargo, existen pacientes alcohólicos con alteraciones hepáticas graves, además de los déficits mencionados. Estos individuos muestran un estado de salud más deteriorado, ya que presentan el síndrome de Wernike-Korsakoff.16,17,18 Esta enfermedad neurológica se asocia con una deficiencia de vitamina B1 (tiamina). La fase aguda de este síndrome es la encefalopatía de Wernicke, que se caracteriza por confusión mental, discapacidad en la organización espacial, ataxia y pérdida de la memoria a corto plazo. Los síntomas de esta fase disminuyen o desaparecen con la abstinencia y la administración de altas dosis de tiamina. Alrededor de 25% de las personas que presentan la encefalopatía de Wernicke desarrollan graves alteraciones de memoria, lo que caracteriza al síndrome o psicosis de Korsakoff.18
La gravedad del daño ocasionado por el consumo de alcohol depende de varios factores, entre los que se encuentran la predisposición genética, el género, la edad de inicio del consumo de la droga y el tipo de alimentación. Sin embargo, los factores de mayor influencia son los patrones de consumo de alcohol (frecuencia y cantidad consumida) y el tiempo que se mantienen estos comportamientos.17,19,20
En roedores, los niveles de alcohol en sangre que se alcanzan y las variaciones de éstos en función del tiempo son afectados por un gran número de factores, como la cepa de los animales, la edad, el género, el estado prandial, la dosis, la duración de la exposición y la vía de administración del alcohol.21 Algunos autores han sugerido que las alteraciones neurológicas inducidas por el alcohol podrían deberse a la pérdida de neuronas, lo que induciría muerte neuronal.18,22
Algunos estudios han reportado que la administración de etanol in vivo a roedores produce daño dependiendo del protocolo utilizado. Sin embargo, no todos los estudios han mostrado daño neuronal por alcohol.23,24 Por ejemplo, el tratamiento crónico con alcohol con dieta líquida a 9% durante cuatro meses induce una reducción en el número de células hipocampales de la región CA1.25 El consumo de etanol a 22% durante 12 meses induce la pérdida de neuronas colinérgicas en varias regiones del cerebro anterior basal, entre las que el septo medial y la banda diagonal de Broca son las más afectadas.26 Otros estudios han mostrado que, cuanto mayores son la cantidad de alcohol ingerida y el tiempo de exposición a la substancia, aumenta la gravedad y la extensión del daño en el cerebro.7,12,18,23,27,28 Estos trabajos revelan que las regiones cerebrales presentan una vulnerabilidad diferencial a los efectos neurodegenerativos del etanol, por lo que hay zonas que se ven inmediatamente afectadas con dosis moderadas de etanol, mientras que otras áreas no muestran daño a pesar de estar continuamente expuestas a cantidades elevadas de la substancia. En roedores, las regiones más vulnerables al daño inducido por alcohol son la corteza cerebral (regiones frontal, piriforme, perirrinal y entorrinal), las regiones CA1 y CA3 del hipocampo, el bulbo olfatorio y el cerebelo.18,23,27,27,29,30,31,32 A pesar de que se ha descrito el efecto neurotóxico del alcohol en distintas regiones del cerebro, no se conoce si las áreas que forman parte del circuito de reforzamiento y recompensa del etanol son vulnerables a los efectos neurotóxicos de la droga. Por ello, el objetivo del presente estudio fue investigar los efectos neurodegenerativos de la exposición crónica al alcohol en diferentes regiones del cerebro de la rata, haciendo énfasis en el sistema DAérgico mesocorticolímbico y la amígdala.
Método
Tratamiento de los animales
Ratas macho Wistar de edad adulta (180-200g) mantenidas en un ciclo de luz-obscuridad de 12 h (7:00-19:00 h) fueron tratadas crónicamente con una solución de etanol al 10% (v/v) por 30 días. Los animales tuvieron libre acceso al alimento y al agua (grupo control) o a la solución de etanol como única fuente de líquido. Se registraron diariamente el peso de los animales y la cantidad de líquido y alimento consumidos a lo largo del tratamiento. En una serie paralela de animales, se reemplazó la solución de etanol por agua durante 24 y 48 horas posteriores al tratamiento crónico. Esto se hizo con el fin de estudiar un grupo de ratas privadas de la droga. Al término del tratamiento, las ratas (8/grupo) se sacrificaron por decapitación; se obtuvo el cerebro y se colectó la sangre troncal. Los cerebros fueron congelados inmediatamente y mantenidos a -70°C hasta su posterior análisis. La sangre fue procesada para la obtención de plasma, el cual fue mantenido en refrigeración. Los experimentos se llevaron a cabo de acuerdo con el reglamento del Comité de Ética del Instituto Nacional de Psiquiatría Ramón de la Fuente Muñiz y de la National Institute of Health Guide for the Care and Use of Laboratory Animals (NIH Publications No. 80-23, revised 1996).
Procesamiento del tejido
A partir de los cerebros de los animales se obtuvieron cortes coronales (20µm) en un criostato (Leika CM3050), de acuerdo con el atlas de Paxinos y Watson23 (coordenadas desde -6.80 hasta 5.70 mm, con respecto al bregma). Los cortes se almacenaron a –70ºC hasta realizar los siguientes análisis histológicos: violeta de cresilo, Fluoro-Jade B y 4’, 6-Diamidino-2-Fenilindol Dilactato (DAPI). La integridad del tejido se analizó mediante la tinción con violeta de cresilo. Para estudiar el proceso de neurodegeneración, se utilizó la tinción de Fluoro-Jade B. Los núcleos celulares se identificaron con la tinción de DAPI.
Análisis histológicos
Violeta de cresilo
Los cortes de tejido congelado fueron llevados a temperatura ambiente de manera progresiva, hidratados y fijados en paraformaldehído al 4%. Posteriormente, los cortes fueron lavados con una solución amortiguadora de fosfatos (PBS), teñidos con violeta de cresilo (Sigma-Aldrich),23 lavados y deshidratados en soluciones seriadas de alcohol (60, 80, 95 y 100%). Finalmente, los cortes se secaron, se introdujeron en xilol y se montaron con medio de montaje Permount (Fisher Scientific).
Fluoro-Jade B y DAPI
Las células en proceso de neurodegeneración se estudiaron siguiendo el protocolo de Chemicon,34 con algunas modificaciones. Los cortes de tejido se deshidrataron a 50ºC (30 min) y se pasaron secuencialmente por alcohol al 80 y 70%. Posteriormente, se lavaron y se cubrieron con permanganato de potasio al 0.06% por 10 min, en agitación suave y continua. Después de este procedimiento, los cortes se lavaron nuevamente y se incubaron en obscuridad con una solución de Fluoro-Jade B al 0.0004% y DAPI al 0.0001% (en ácido acético al 0.1%)35 por 20 min. Finalmente, los cortes se lavaron, se secaron a 50ºC y se pasaron por xilol para ser montados posteriormente con un medio de montaje Permount (Sigma-Aldrich). Los cortes se observaron en un microscopio de epifluorescencia (Olympus BX51) a una longitud de onda de excitación de 450-490nm (Fluoro-Jade B) o 358nm (DAPI).
Determinación de alcohol en sangre
El plasma se obtuvo mediante la centrifugación de la muestra de sangre troncal en presencia de ácido etilendiaminotetra-acético (EDTA) (6 mM final) (Sigma-Aldrich) por 30 min a 3000 rpm a 4ºC. El sobrenadante se desproteinizó con ácido tricloroacético (TCA) 0.38N, según las indicaciones para la determinación enzimática de etanol en fluídos biológicos.36
Para determinar los niveles de alcohol en sangre, se utilizó un método espectrofotométrico de la actividad enzimática de la alcohol deshidrogenasa (ADH) (Sigma-Aldrich), según lo descrito por Poklis y Mackell,36 con algunas modificaciones. Este método cuantifica la producción de nicotinamida adenina dinucleótido reducido (NADH), cuya absorbancia es detectada a una longitud de onda de 340nm. La reacción se llevó a cabo en presencia de una solución amortiguadora de glicina-hidracina 0.5 M, pH 8.8, NAD+ (1.8 µM) y ADH (1500 U/ml) durante 30 min. El cambio de absorbancia se cuantificó en un espectrofotómetro (Thermo Spectronic, BioMate3). Los niveles de etanol en las muestras se calcularon mediante la extrapolación de las densidades ópticas en una curva estándar de concentraciones conocidas de etanol.
Cuantificación de células en degeneración
Se analizó un total de 10-15 campos de 28 a 35 cortes por cerebro. Las células positivas a Fluoro-Jade B se identificaron en distintas regiones cerebrales. De la misma manera, se contó el número total de núcleos teñidos con DAPI, lo cual corresponde al número total de células/campo/corte/cerebro. El número de células positivas a Fluoro-Jade B se expresa como el porcentaje del total de núcleos cuantificados por DAPI. En este estudio se evaluaron cuatro animales por grupo.
Análisis estadísticos
Los datos de niveles de alcohol en sangre se analizaron por medio de un ANOVA de dos vías, considerando el tratamiento y el tiempo de privación como fuentes de variación. Las diferencias entre grupos se determinaron con la prueba post hoc de Tukey-HSD.
Resultados
La exposición crónica al etanol no altera la morfología neuronal
El análisis histológico de los cortes teñidos con violeta de cresilo mostró que el tratamiento crónico con alcohol no altera la morfología celular y que se preserva la integridad neuronal (figura 1).
La exposición crónica a etanol no induce neurodegeneración en el cerebro de la rata
La cuantificación del número de células positivas a Fluoro-Jade B en los cortes provenientes de ratas control y tratadas con etanol por 30 días mostró un ligero efecto del alcohol en algunas regiones del cerebro de la rata (cuadro 1). En este cuadro se especifica el porcentaje de células positivas a Fluoro-Jade B, así como las regiones cerebrales en las que se identificaron. En los animales control observamos sólo una célula positiva a Fluoro-Jade B en la corteza insular granular de uno de los cerebros. En los animales tratados con alcohol observamos células positivas a Fluoro-Jade B en la corteza piriforme, el caudado-putamen y el núcleo paraventricular del tálamo en tres de los cerebros. Estos resultados indican que, en las condiciones experimentales utilizadas y dado el escaso número de células positivas a Fluoro-Jade B detectado en el presente estudio, el alcohol no induce neurodegeneración en ninguna región del cerebro de la rata.
La privación de etanol en ratas tratadas crónicamente con alcohol no induce neurodegeneración en el cerebro de la rata
La cuantificación del número de células positivas a Fluoro-Jade B en los cortes provenientes de ratas control y privadas de la droga (24 y 48h) después de un tratamiento crónico con alcohol por 30 días mostró un ligero efecto neurodegenerativo en algunas regiones del cerebro de la rata (cuadro 2 y cuadro 3). En los cuadros se especifica el porcentaje de células positivas a Fluoro-Jade B, así como las regiones cerebrales en las que se identificaron.
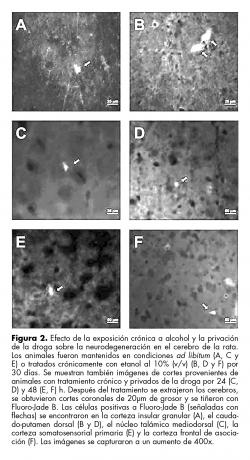
En los animales control de los experimentos de privación por 24h observamos una célula positiva a Fluoro-Jade B en el núcleo talámico mediodorsal de uno de los cerebros. En los animales tratados con alcohol y privados de la droga por 24h encontramos células marcadas con Fluoro-Jade B en dos de los cerebros. Las regiones en las que se localizaron estas células fueron el caudado-putamen y la región CA1 del hipocampo (cuadro 2). Asimismo, observamos que dos de los cerebros de los animales control de los experimentos de privación por 48 h presentaron células positivas a Fluoro-Jade B en la corteza somatosensorial primaria y el núcleo dorsal del rafé. En uno de los cerebros de animales tratados con alcohol y privados de la droga por 48 h observamos una célula marcada con Fluoro-Jade B en la corteza frontal de asociación (cuadro 3). El conjunto de estos datos indica que la privación de etanol en animales previamente expuestos al alcohol por 30 días no induce neurodegeneración. En la figura 2 se muestran imágenes de cortes con células positivas a Fluoro-Jade B de animales tratados crónicamente con etanol y privados de la droga por 24 y 48 horas.
Niveles de alcohol en sangre de ratas expuestas crónicamente a etanol y privadas de la droga por 24 y 48 horas
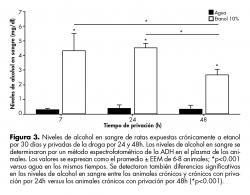
Los niveles de alcohol en sangre en los animales tratados crónicamente con etanol por 30 días y privados de la droga por diferentes tiempos fueron significativamente mayores que los de los animales control (figura 3). El incremento en los niveles de alcohol en sangre fue similar en los animales tratados con etanol y en los privados de la droga por 24h. Los valores promedio alcanzados fueron de 4.2 y 4.4 mg/dl, respectivamente. En contraste, los niveles de alcohol detectados en los animales privados de etanol por 48h (valor promedio de 2.67 mg/dl) fueron menores que los tratados con la droga por 30 días y privados por 24h (figura 3). Los valores de concentración de alcohol en sangre en los animales control están en el límite de sensibilidad del ensayo.
Discusión y conclusión
El alcohol es una substancia que tiene una amplia gama de efectos sobre diversos tejidos. Los daños a la salud ocasionados por el uso y abuso de esta droga son muy variados. Entre los órganos y sistemas que se ven más afectados se encuentran el hígado, los riñones, el sistema gastrointestinal y el Sistema Nervioso.4,18,20,37
Los daños ocasionados por el alcohol dependen de varios factores, entre los que se encuentran la cantidad ingerida, la duración del periodo de intoxicación, el número y la duración de eventos de abstinencia, así como la ingesta de otras substancias psicoactivas. También tienen una influencia importante factores como la sensibilidad y vulnerabilidad a la droga, el estado nutricional, el género y la edad.7,18,31 El grado en que la salud de un individuo es afectada por el uso y abuso de alcohol depende directamente de los factores previamente mencionados, de manera que la magnitud de los daños y la irreversibilidad de los mismos está sujeta al estado del individuo y a su historial con la droga.
Las alteraciones producidas por el etanol en el SNC pueden conducir a una disminución o pérdida de funciones cognitivas o motoras, lo que compromete la vida del organismo. Algunos estudios en humanos y en modelos animales han mostrado que exposiciones cortas a dosis altas de etanol pueden producir lesiones moderadas en regiones cerebrales específicas, aunque también se ha reportado la desaparición del daño tras un periodo corto de privación de la droga (3-7 días).27,27,38,39,40 En contraste, la exposición crónica a dosis intoxicantes de etanol afecta a la mayoría de las estructuras cerebrales. A pesar de que existe una recuperación del daño y de las funciones afectadas si se suspende el uso de la droga, la reparación no es total.12,18,41
Los resultados obtenidos en el presente trabajo indican que el número de células positivas a Fluoro-Jade B es similar entre los tratamientos. La ausencia de un número significativo de células fluorescentes en los cerebros de los animales tratados con etanol con respecto a los controles podría deberse a que el protocolo de tratamiento con etanol utilizado en este estudio no produce daño en el SNC. Otra explicación de la ausencia de daño es que las células hayan muerto antes del momento en el que se obtuvieron las muestras de tejido, ya que el Fluoro-Jade B sólo marca las neuronas que se encuentran en proceso de degeneración.
La ausencia de células positivas a Fluoro-Jade B en los cerebros de los animales tratados crónicamente con etanol por 30 días podría deberse a que los niveles de alcohol en sangre producidos por las dosis de etanol consumidas no alcanzaron concentraciones capaces de inducir daño.23,30,42 Es posible también que los niveles de alcohol en sangre no se hayan mantenido elevados el tiempo necesario para producir degeneración neuronal.
En el modelo de tratamiento crónico desarrollado en este estudio, los animales tuvieron como única opción de líquido la solución de etanol al 10% (v/v). En estudios previos realizados en el laboratorio, observamos que durante la primera semana del tratamiento las ratas consumen bajas cantidades de alcohol, lo que se debe a la aversión natural de los animales a la substancia. Sin embargo, a partir de la segunda semana la ingesta de la droga aumenta progresivamente, de manera que en el último día del tratamiento el consumo de alcohol alcanza valores de 68 ± 7.8 ml de etanol (equivalentes a 5.4g de alcohol), lo que sugiere el desarrollo de una tolerancia.43 A pesar de que el consumo de etanol en el presente estudio fue de 30 días, los niveles de alcohol en sangre al término del mismo no alcanzaron valores elevados (4.4 mg/dl en promedio). Después de 24 h de abstinencia al etanol, las concentraciones de alcohol en sangre se mantuvieron en niveles similares a los registrados en los animales crónicos, mientras que disminuyeron significativamente después de 48 h de abstinencia. Es posible que las concentraciones de alcohol en sangre detectadas en los tres grupos de animales de este tratamiento no hayan sido lo suficientemente elevadas como para considerarlas intoxicantes al término del experimento.44 Dado que en este estudio los animales fueron incrementando progresivamente el consumo de alcohol, es posible que las concentraciones de alcohol en sangre hayan llegado a ser intoxicantes en etapas iniciales e intermedias del tratamiento. Por lo tanto, es indispensable realizar un curso temporal a fin de determinar la concentración de alcohol en sangre a lo largo del tratamiento.
Por otra parte, es posible que durante el tratamiento crónico y la abstinencia se hayan producido adaptaciones metabólicas en los animales. En este sentido, algunos estudios han mostrado que la exposición crónica a etanol (tratamiento mayor a 24 días) promueve la inducción del citocromo P450 2E1 (CYP2E1), lo que induce un incremento en la tasa de metabolismo del alcohol.45,46,47,48,49 Además, se ha observado que la isoforma 3 de la ADH contribuye a acelerar el metabolismo del etanol cuando las concentraciones de alcohol en sangre son elevadas.50 El hecho de que en nuestro estudio se hayan mantenido niveles similares de alcohol en sangre 24 h después de la privación de la droga parecería no ser congruente con un incremento en la tasa metabólica del etanol ocasionada por la sobreactivación del CYP2E1. Sin embargo, se ha observado que la aceleración del metabolismo debida a CYP2E1 es relevante únicamente a altas concentraciones de alcohol en sangre (90-250 mg/dl),51,52 (Alderman et al., 1987). Los niveles de etanol en sangre registrados al finalizar el tratamiento crónico en nuestro estudio se encontraban muy por debajo del rango en el que el CYP2E1 acelera significativamente el metabolismo del alcohol. Estos datos sugieren que durante nuestro tratamiento crónico ocurre una adaptación metabólica que podría conducir progresivamente a la disminución de la concentración de alcohol en sangre. De esta forma, los niveles de etanol en sangre al término del tratamiento habrían alcanzado concentraciones a las que el CYP2E1 no es un factor que contribuya de forma significativa al metabolismo del alcohol. Como mencionamos anteriormente, es necesario realizar un curso temporal de la concentración de alcohol en sangre a lo largo del tratamiento con el fin de monitorear los cambios producidos. Es también importante estudiar la participación de otras enzimas implicadas en el metabolismo del alcohol (i.e., ADH y catalasa).
La ausencia de un número significativo de células positivas a Fluoro-Jade B podría deberse a que el inicio de la neurodegeneración observada con este marcador precede al tiempo en el que se realizó el análisis histológico. El daño inducido por alcohol puede desencadenar mecanismos de muerte apoptótica o necrótica.23,53 El tiempo en el cual se completan estos mecanismos de muerte depende del tipo celular, del agente inductor y de la técnica de análisis. Diversos estudios in vivo han reportado que el proceso apoptótico puede durar 1 h en células nerviosas de retina expuestas a estaurosporina.54,55 Estudios in vitro han mostrado también que el proceso apoptótico inducido por el factor de necrosis tumoral alfa (TNFα, por sus siglas en inglés) en células fibroblásticas de ratón dura de 3 a 6 h,56 mientras que el daño inducido por cromato de potasio en células de laringe humanas se lleva a cabo en un lapso de 24 h.57 Por otra parte, la muerte necrótica presenta un rango variable en la duración del proceso, observándose que se puede concretar en tiempos más cortos que la apoptosis.58 Hasta el momento, no existen estudios en los que se haya evaluado la duración de los procesos de muerte apoptótica o necrótica inducida por etanol. Es importante recalcar que el proceso de degeneración se activa en distintos tiempos dependiendo de la susceptibilidad de las células. Por ello, es necesario realizar un curso temporal de los efectos neurodegenerativos del alcohol, lo que daría información más precisa del momento en el que se presenta la muerte.
El conjunto de datos obtenidos en este trabajo indica que la exposición crónica a etanol por 30 días en ratas Wistar no produce una neurodegeneración significativa detectable con el marcador Fluoro-Jade B al término del tratamiento. Asimismo, la privación de la droga después del tratamiento crónico tampoco genera un proceso de degeneración que pueda detectarse 24 o 48 h después de la última ingesta de alcohol. Estos resultados sugieren la necesidad de realizar otros estudios que permitan identificar de manera puntual los cambios que se producen a lo largo de la exposición crónica al alcohol, en particular sobre la concentración de alcohol en sangre y proteínas asociadas al daño neuronal. Asimismo, consideramos importante realizar experimentos con otras técnicas histológicas (i.e., ioduro de propidio, TUNEL, etc.) que complementen la información obtenida en este estudio. Finalmente, consideramos relevante investigar la participación de distintas enzimas implicadas en el metabolismo del alcohol.
Financiamiento
Este trabajo contó con el financiamiento del Instituto de Ciencia y Tecnología del Distrito Federal (ICyTDF, Ref. PICDS08-13); con el apoyo del Consejo Nacional de Ciencia y Tecnología (CONACyT) (Ref. 82728) y por el programa “Convocatoria 2008 de apoyo para investigadores nacionales para el fortalecimiento de actividades de tutoría y asesoría de estudiantes de nivel licenciatura” (Ref. 102317).
Conflicto de intereses
Los autores declararon no tener conflicto de intereses.
Agradecimientos
Agradecemos la colaboración de Marcelo Bustillos y Sara Herrera en los tratamientos de los animales, así como a Karla Selene Gómora por su participación en los análisis histológicos. Este trabajo forma parte de la tesis de licenciatura en Biología (UNAM) de Paula Martinell García, quien recibió una beca del ICyTDF para la realización de su tesis.
REFERENCIAS
1. Organización Mundial de la Salud (OMS). Nota descriptiva N°349. Nueva York: febrero de 2011.
2. González Guzmán R, Alcalá Ramírez J. Consumo de alcohol y salud pública. México: UNAM; 2005.
3. Instituto Nacional de Psiquiatría, Dirección General de Epidemiología, Secretaría de Salud. Encuesta Nacional de Adicciones. Alcohol. México: 2008; pp.59-64.
4. Medina-Mora ME, Natera G, Borges G. Alcoholismo y abuso de bebidas alcohólicas. En: Observatorio mexicano de tabaco, alcohol y otras drogas 2002. México: CONADIC, SSA; 2002.
5. Koob GF, Volkow ND. Neurocircuitry of addiction. Neuropsychopharmacology 2009;35:217–238.
6. Roberts AJ, Koob GF. The neurobiology of addiction: An overview. En: Neuroscience: Pathways of addiction. Alc Res Hlth 1997;21:101-106.
7. Koob GF. Drug reward and addiction. En: Zigmond M, Bloom FE, Landis SC, Roberts JL, Squire LR (eds.). Fundamental neuroscience. San Diego: Academic Press;1999.
8. Alcaro A, Huber R, Panksepp J. Behavioral functions of the mesolimbic dopaminergic system: an Affective neuroethological perspective. Brain Res Rev 2007;56:283–321.
9. Björklund A, Dunnett SB. Dopamine neuron systems in the brain: an update. Trends Neurosci 2007;30:194-202.
10. Grammatopoulos TN, Jones SM, Yoshimura M, Hoover BR et al. Neurotransplantation of stem cells genetically modified to express human dopamine transporter reduces alcohol consumption. Stem Cell Res Therp 2010;1:36.
11. Méndez M, Herrera S. Behavioral effects of alcohol in rodents. En: Cruz-Morales SE, Arriaga-Ramírez P (eds.). Behavioral animal models. Fort PO Kerala, India: Research Signpost; 2012; 37;661.
12. Sullivan E, Pfefferbaum A. Neurocircuitry in alcoholism: a substrate of disruption and repair. Psychopharmacology 2005;180:583–594.
13. Bühler M, Mann K. Alcohol and the human brain: a systematic review of different neuroimaging methods. Alcohol Clin Exp Res 2011;35:1771-1793.
14. Bowden SC, Crews FT, Bates ME, Fals-Stewart W et al. Neurotoxicity and neurocognitive impairments with alcohol and drug-use disorders: potential roles in addiction and recovery. Alcohol Clin Exp Res 2001;25:317-321.
15. Pfefferbaum A, Sullivan EV, Mathalon DH, Lim KO. Frontal lobe volume loss observed with magnetic resonance imaging in older chronic alcoholics. Alcohol Clin Exp Res 1997;21:521–529.
16. Matsumoto H, Matsumoto I. Alcoholism: protein expression profiles in a human hippocampal model. Expert Rev Proteomics 2008;5:321-331.
17. Harper C. The neuropathology of alcohol-related brain damage. Alcohol Alcsm 2009;44:136-140.
18. Fadda F, Rossetti ZL. Chronic ethanol consumption: From neuroadaptation to neurodegeneration. Prog Neurobiol 1998;56:385-431.
19. Rosenbloom MJ, Rohlfing T, O’Reilly AW, Sassoon SA et al. Improvement in memory and static balance with abstinence in alcoholic men and women: Selective relations with change in brain structure. Psychiat Res 2007;155:91–102.
20. Brust JC. Ethanol and cognition: indirect effects, neurotoxicity and neuroprotection: a review. Int J Environ Res Public Health 2010;7:1540-1557.
21. Bielawski D, Abel E. The effect of administering ethanol as single vs. divided doses on blood alcohol levels in the rat. Neurotoxicol Teratol 2002;24:559–562.
22. Zou JY, Martinez DB, Neafsey, EJ, Collins MA. Binge ethanol-induced brain damage in rats: effect of inhibitors of nitric oxide synthase. Alcohol Clin Exp Res 1996;20:1406-1411.
23. Obernier JA, Bouldin TW, Crews FT. Binge ethanol exposure in adult rats causes necrotic cell death. Alcohol Clin Exp Res 2002;26:547-557.
24. Cippitelli A, Damadzic R, Frankola K, Goldstein A et al. Alcohol-induced neurodegeneration, suppression of transforming growth factor-beta, and cognitive impairment in rats: Prevention by group II metabotropic glutamate receptor activation. Biol Psychiatry 2010;67:823–830.
25. Phillips SC, Cragg BG. Chronic consumption of alcohol by adult mice: effect on hippocampal cells and synapses. Exp Neurol 1983;80:218-226.
26. Arendt T, Henning D, Gray JA, Marchbanks R. Loss of neurons in the rat basal forebrain cholinergic projection system after prolonged intake of ethanol. Brain Res Bul 1988;21:563-569.
27. Zahr NM, Mayer D, Rohlfing T, Hasak M et al. Brain injury and recovery following binge ethanol: evidence from in vivo magnetic resonance spectroscopy. Biol Psychiatry 2009;67:846-854.
28. Zahr NM, Kaufman KL, Harper CG. Clinical and pathological features of alcohol-related brain damage. Nature Reviews Neurology 2011;7:284-294.
29. Lundqvist C, Alling C, Knoth R, Volk B. Intermittent ethanol exposure of adult rats: hippocampal cell loss after one month of treatment. Alcohol Alcsm 1995;30:737-748.
30. Collins MA, Zou J, Neafsey EJ. Brain damage due to episodic alcohol exposure in vivo and in vitro: furosemide neuroprotection implicates edema-based mechanism. The FASEB Journal 1998;12:221-230.
31. Crews FT, Braun CJ, Hoplight B, Switzer III RC et al. Binge ethanol consumption causes differential brain damage in young adolescent rats compared with adult rats. Alcohol Clin Exp Res 2000;24:1712-1723.
32. Herrera DG, Yague AG, Johnsen-Soriano S, Bosch-Morell F et al. Selective impairment of hippocampal neurogenesis by chronic alcoholism: protective effects of an antioxidant. Proc Natl Acad Sci USA 2003;100:7919–7924.
33. Paxinos G, Watson C. The rat brain in stereotaxic coordinates. 5th ed. San Diego, CA: Elsevier Academic Press; 2005.
34. Chemicon, Fluoro-Jade B. Degenerating neurons. Billerica, MA: EMD Millipore Corporation; 2013.
35. Invitrogen DAPI Nucleic Acid Stain. Eugene, OR: Molecular Probes Inc.; 2006.
36. Poklis A, Mackell MA. Evaluation of a modified alcohol dehydrogenase assay for the determination of ethanol in blood. Clin Chem 1982;28:2125-2127.
37. U.S. Department of Health and Human Services. National Institute on Alcohol Abuse and Alcoholism. En: Alcohol Research & Health. Highlights from the tenth special report to congress, health risks and benefits of alcohol consumption (ed.). Washington, DC: Government Printing Office; 2000; vol.24, No. 1.
38. Collins MA, Corso TD, Neafsey EJ. Neuronal degeneration in rat cerebrocortical and olfactory regions during subchronic binge intoxication with ethanol: possible explanation for olfactory deficits in alcoholics. Alcohol Clin Exp Res 1996;20:284-292.
39. Switzer III RC. Application of silver degeneration stains for neurotoxicity testing. Toxicol Pathol 2000;28:70–83.
40. Crews FT, Collins MA, Dlugos C, Littleton J et al. Alcohol-induced neurodegeneration: when, where and why? Alcohol Clin Exp Res 2004;28:350-364.
41. Pfefferbaum A, Sullivan EV, Mathalon DH, Shear PK et al. Longitudinal changes in magnetic resonance imaging brain volumes in abstinent and relapsed alcoholics. Alcohol Clin Exp Res 1995;19:1177-1191.
42. Nixon K, Crews FT. Binge alcohol exposure decreases neurogenesis in adult rat hippocampus. J Neurochem 2002;83:1087–1093.
43. Leriche M, Méndez M. Ethanol exposure selectively alters beta-endorphin content but not [3H]-DAMGO binding in discrete regions of the rat brain. Neuropeptides 2010;44:9-16.
44. Faingold CL. The majchrowicz binge alcohol protocol: An intubation technique to study alcohol dependence in rats. Curr Protoc Neurosci 2008;9:
45. Kishimoto R, Fujiwara I, Kitayama S, Goda K et al. Changes in hepatic enzyme activities related to ethanol metabolism in mice following chronic ethanol administration. J Nutr Sci Vitaminol (Tokyo) 1995;41:527-543.
46. Lieber CS. Cytochrome P450 2E1: its physiological and pathological role. Physiol Rev 1997;77:517-544.
47. Lieber CS. Microsomal ethanol-oxidizing system (MEOS): the first 30 years (1968-1998)a review. Alcohol Clin Exp Res 1999;23:991-1007.
48. Zimatkin SM, Pronko SP, Vasiliou V, Gonzalez FJ et al. Enzymatic mechanisms of ethanol oxidation in the brain. Alcohol Clin Exp Res 2006;30:1500-1505.
49. Zakhari S. Overview: How is alcohol metabolized by the body? Alc Res Hlth 2007;29:245-254.
50. Haseba T, Ohno Y. A new view of alcohol metabolism and alcoholism--role of the high-Km Class III alcohol dehydrogenase (ADH3). Int J Environ Res Public Health 2010;7:1076-1092.
51. Salaspuro MP, Lieber CS. Non-uniformity of blood ethanol elimination: its exaggeration after chronic consumption. Ann Clin Res 1978;10:294-297.
52. Pikkarainen PH, Lieber CS. Concentration dependency of ethanol elimination rates in baboons: effect of chronic alcohol consumption. Alcohol Clin Exp Res 1980;4:40-43.
53. Dikranian K, Ishimaru MJ, Tenkova T, Labruyere J et al. Apoptosis in the in vivo Mammalian Forebrain. Neurobiol Dis 2001;8:359-379.
54. Cordeiro MF, Guo L, Luong V, Harding G et al. Real-time imaging of single nerve cell apoptosis in retinal neurodegeneration. PNAS 2004;101:13352-13356.
55. Cordeiro MF, Luong V, Maass A, Guo L et al. Time–course of single cell apoptosis in vivo using video and image analysis of retinal ganglion cell disease model. Invest Ophthalmol Vis Sci 2005;46:4823-4826.
56. Okamoto K, Mizuno M, Nakahara N, Natsume A et al. Process of apoptosis induced by TNF-α in murine fibroblast Ltk-cells: Continuous observation with video enhanced contrast microscopy. Apoptosis 2002;7:77–86.
57. Rudolf E, Peychl J, Cervinka M. The dynamics of the hexavalent chromium induced apoptotic patterns in vitro. Acta Medica 2000;43:83-89.
58. Lipton P. Ischemic cell death in brain neurons. Physiol Rev 1999;79:1431-1568.